SQLITE NOT INSTALLED
Изнуряющий сухой кашель ежегодно мучает многих людей. Дети особенно подвержены этому неприятному явлению из-за уязвимости защиты организма. Причиной кашля может быть трахеит – заболевание, которое без должной помощи вызывает осложнения. Каждый родитель должен знать об особенностях детского трахеита, методах его лечения, дабы не допустить серьезных негативных последствий.
Что такое трахеит, формы заболевания
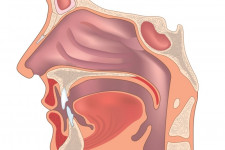
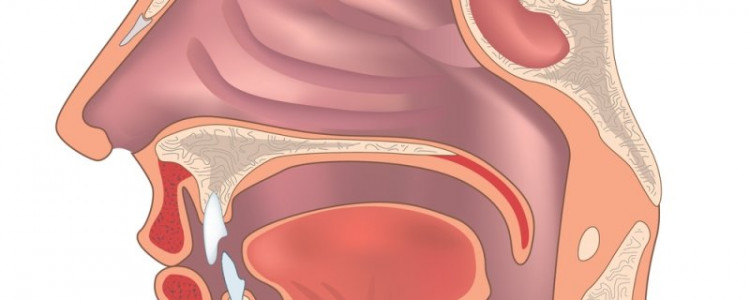
Трахеит – воспаление слизистого эпителия нижней части дыхательных путей, которая и является трахеей (полая трубка, соединяющая бронхи и гортань). Международная классификация определяет трахею, как верхнюю часть.
Трахеит без дополнительных заболеваний – очень редкое явление, чаще диагностируют данное заболевание и другие патологические процессы в ЛОР-органах (ларингит, ринит, бронхит, фарингит).
Трахеит может быть острой или хронической формы (вторая – это следствие запущенности острой формы) Хронический трахеит у детей делят на 2 разновидности:
- гипертрофический (расширение сосудов трахеи);
- атрофический (истончение слизистого эпителия трахеи).
В зависимости от природы трахеита его делят на инфекционный (вирусный и бактериальный) и аллергический.
Причины возникновения болезни
Причины возникновения трахеита у детей и взрослых несколько отличаются для его острой и хронической форм.
Острая форма заболевания развивается при воздействии таких факторов:
- сухой воздух в помещении;
- длительное воздействие холодного воздуха на дыхательные пути;
- аллергия;
- факторы окружающей среды (сигаретный дым, дым из заводов, токсические вещества и другие);
- работа, нахождение в очень пыльных помещениях;
- патологии миокарда (очень редко);
- бактерии, вирусы (инфекционный трахеит);
- простудные заболевания.
Возбудители бактериального трахеита:
- хламидии;
- стрептококк;
- пневмококк;
- микоплазма;
- гемофильная палочка.
Вирусные возбудители заболевания:
- коронавирус;
- аденовирус;
- респираторно-синтициальный вирус.
На основе причин трахеит делят на инфекционный и неинфекционный.
Причины возникновения хронической формы воспаления трахеи:
- бактерии, долгое время «живущие» в поврежденных зубах;
- инфекции носоглотки;
- аллергические реакции;
- дым сигарет;
- воспалительный процесс в аденоидах;
- тонзиллит хронической формы.
Аллергический трахеит у детей часто возникает из-за пыли или шерсти домашних питомцев.
Наиболее распространенные причины трахеита у грудничков:
- недостаточно увлажненный воздух;
- вирусы.
Обратите внимание! Заболевание чаще поражает детей с ослабленным иммунитетом. Начальные симптомы трахеита такие же, как при коклюше, паракоклюше, орнитозе, поэтому очень важно провести дифференциальную диагностику.
Основные симптомы воспалительного заболевания трахеи у детей
Развитие трахеита сопровождается яркими проявлениями:
- сухой кашель (особенно сильные приступы мучают ночью) характерны для бактериального трахеита;
- кашель может доходить до рвоты;
- выделение светлой слизи (характерно для вирусного трахеита);
- желтая или зеленоватая слизь с гноем (бактериальный трахеит);
- высокая или субфебрильная температура тела;
- дыхательная недостаточность.
Дополнительные симптомы заболевания:
- чувство слабости;
- учащение дыхательного ритма;
- трудно делать вдох;
- посторонние шумы, сопровождающие дыхание (стридор);
- изменение тембра голоса, возможна его потеря;
- головные боли;
- плохой аппетит;
- жжение в загрудинной зоне.
Набор симптомов дополняется, если трахеит сопровождается другими заболеваниями ЛОР-органов.
Обратите внимание! Сухой кашель – главный симптом трахеита у детей. Днем он слабее (напоминает покалывание), на ночь кашель постепенно усиливается. При трахеите без сопроводительных заболеваний хрипов и шумов при дыхании нет, поэтому выявить заболевание достаточно сложно.
Симптоматика и возраст
Проявления воспалительных процессов в дыхательных путях зависят от возраста ребенка.
Малыши до 5 месяцев. Такие детки еще не могут кашлять (у них нет такого рефлекса), вместо кашля наблюдается срыгивание, рвота. Ребенок вялый и капризный.
Дети от 5 месяцев до 2 лет. Начиная с года, дети уже начинают кашлять, но кашель еще не такой сильный. Наблюдаются затруднения в выделении мокроты, повышается температура тела.
С 2 до 6 лет. Дети все еще кашляют слабо, не могут нормально откашляться. Приступы кашля, першения в горле особенно навязчиво мучают ночью.
6-12 лет. Сухой кашель очень быстро превращается в мокрый, так как у детей этого возраста повышенное выделение мокроты.
12 лет и старше. Симптоматика у детей этого возраста такая же, как у взрослых. Болезнь может развиваться без повышения температуры тела, кашель сухой.
Как диагностируют
Выявление трахеита происходит посредством осмотра у врача и сдачи анализов. Во время осмотра ребенка врач узнает о симптомах, прослушивает дыхание на наличие сухих хрипов.
Далее пациента отправляют на анализы:
- крови (когда повышена СОЭ, содержание лейкоцитов – в организме есть воспалительные очаги);
- бактериологическое лабораторное исследование из носовой полости и зева;
- лабораторное исследование мокроты (позволяет правильно назначить средства для лечения);
- аллергические пробы.
Как правило, этих процедур достаточно для диагностики проблемы, реже больного ребенка обследуют эндоскопом или рентгеном.
Обратите внимание! При наличии симптоматики, характерной для трахеита, сначала обращаются к педиатру, а уже он на основе первичного осмотра направит к ЛОРу (если это необходимо).
Возможные осложнения
Воспаление трахеи у детей без должного лечения осложняется серьезными недугами:
- бронхит;
- частые приступы удушья;
- пневмония;
- бронхиальная астма;
- злокачественные и доброкачественные заболевания.
У маленьких детей, имеющих ослабленный иммунитет, воспаление может распространиться на покровы легких и альвеолы, вызвать бронхопневмонию.
Методы и средства лечения заболевания
Лечение трахеита у детей комплексное, включает в себя 3 направления:
- лечение лекарственными препаратами;
- ингаляции;
- соблюдение некоторых правил.
Медикаментозное лечение. Правильную схему лечения может составить только врач на основе результатов диагностики, ведь набор лекарственных средств зависит от вида трахеита:
- антибиотики помогают избавиться от бактериального трахеита;
- противовирусные лекарства подавляют симптомы вирусного трахеита;
- антигистаминные средства используют для лечения аллергического трахеита.
Средства для детей выбирают особенно осторожно, чтобы они не навредили неокрепшему организму. Фармацевты и врачи рекомендуют такие лекарственные средства для маленьких пациентов:
- препарата против кашля («Туссин Плюс», «Бронхолитин», «Либексин» );
- отхаркивающие средства («Пертусин», «Доктор Мом», «Мукалтин», «Геделикс»);
- муколитики назначают при непродуктивном кашле («Бромгексин», «Флюдитек», «АЦЦ»);
- противовоспалительные лекарства («Сиресп», «Эреспал»);
- жаропонижающие – лекарственные средства с добавлением Парацетамола;
- антибиотики («Цефотаким», «Цефтриаксон», «Фромилид»)
- противовирусные – лекарства, активирующие синтез интерферона («Виферон», «Инфлюцид», «Ремантадин»);
- обезболивающие леденцы для горла («Септолете», «Стрепсилс», «Фарингосепт»);
- обволакивающие средства снижают рефлекторные позывы к кашлю (сиропы, сборы трав).
Обратите внимание! Антибиотики для лечения воспалительного процесса в организме ребенка должен назначать только врач на основе результатов анализов, самостоятельное назначение таких средств не допускается. До 14 лет противовоспалительные средства и лекарства от кашля лучше применять в форме сиропов.
Эффективность ингаляций
Ингаляции. Этот метод важно начать применять своевременно – со второго-третьего дня развития заболевания. Позже к нему лучше не прибегать. Ингаляции, избавляющие ребенка от кашля, готовятся на основе таких компонентов:
- корень солодки (для мальчиков использовать нельзя);
- эвкалипт сушеный;
- вареный картофель;
- мята сушеная;
- прополис + пчелиный воск (1:1);
- сок чеснока и лука;
- гидрокарбонат натрия (2%);
- хлористый кальций + мед;
- почки сосны + йод (несколько капель) + 1 ст. л. соды;
- сбор трав (грудной).
Какую ингаляцию выбрать для ребенка, посоветует врач в зависимости от диагноза. Вдыхание целебных паров можно делать через «бабушкин аппарат» – кастрюлю с горячим раствором и покрывало (расстояние между кастрюлей и головой – 20-30 см.). Существуют также специальные приспособления для лечения паром – небулайзеры (ультразвуковые ингаляторы) и паровые ингаляторы.
Обратите внимание! Грудничкам невозможно провести эту процедуру, целесообразно заменить ее на ванны с соответствующими травяными отварами или эфирными маслами. Такие ванны позволяют не только вдыхать целебный пар, но и согревают малыша. Можно не окунать ребенка в воду, а лишь подержать рядом с ванной.
Противопоказания к лечению ингаляциями:
- высокая температура тела;
- аллергия на компоненты раствора для вдыхания (нужно заменить на те, что не вызывают реакции).
Лечение хронического трахеита у детей
Острый трахеит легко перерастает в хроническую форму, если не обратиться вовремя к врачу или не выполнять его требования. Терапия затяжного трахеита может продолжаться до нескольких месяцев.
Схема лечения зависит от тяжести заболевания и его причин:
- тяжелая форма (мокрота с примесью гноя) лечится антибактериальными средствами из группы макролидов;
- легкая форма поддается терапии антибиотиками пенициллинового ряда.
Ингаляции также помогают избавиться от заболевания, убивая вредоносные микроорганизмы.
Один из самых эффективных рецептов для ингаляции при трахеите: сок лука + сок чеснока в равных количествах + раствор новокаина (0,25%).
Дополнительно в лечении хронического воспалительного процесса в трахеи применяются народные методы и средства, укрепляющие иммунитет ребенка.
Физиотерапевтические методы лечения
Эффективным элементом комплексной терапии трахеита у детей является физиотерапия, которая осуществляется с помощью специальных аппаратов:
- УВЧ (ультравысокочастотное электромагнитное поле) позволяет глубоко прогреть больной орган и устранить спазмы;
- электрофорез способствует проникновению лекарств в организм через кожные покровы;
- индуктотермия – магнитотерапия для устранения спазмов бронхов.
Лечение детей указанными процедурами проводится в больнице под присмотром врача.
Правила терапии трахеита у детей
Можно ускорить процесс выздоровления, соблюдая процедуры.
Обильное питье. Жидкость в больших количествах очень нужна больному трахеитом детскому организму, ведь оказывает отхаркивающий эффект, очищает от патогенных микроорганизмов, токсинов. Детям дают пить травяные отвары, минеральную воду. Жидкость должна быть теплой.
Постельный режим. Это банальное правило должно дополняться регулярной влажной уборкой и проветриваниями помещения, где находится ребенок.
Правильное питание. Больные дети требуют легких, витаминизированных блюд, молокопродуктов.
Режим лечения кашля. Устранение кашля – один из приоритетов лечения трахеита. Ночью кашель купируют, применяя медикаменты. Днем следует принимать только муколитические средства и лекарства, способствующие отхождению мокроты.
Процедуры для восстановления слизистого эпителия. Слизистая оболочка повреждается в ходе развития трахеита, поэтому важно способствовать ее заживлению. Для этого делают компрессы, прогревания, растирания мазями для согревания, физиопроцедуры.
Дополнительные методы лечения ребенка. Массажи, дыхательная гимнастика, народные средства. По поводу использования дополнительных процедур важно посоветоваться с врачом.
Укрепление иммунитета. Болезнь существенно подрывает защиту детского организма, важно возобновить ее с помощью витаминов, фитосредств.
Постуральный массаж. Применяется, когда ребенок не может откашляться.Схема действий:
- положить ребенка животом на подушку или колени;
- поглаживания спины;
- ладонь согнуть в форме лодочки и делать постукивания, не касаясь позвоночника (направление – снизу вверх).
Эффект постурального массажа усиливается, если за полчаса перед ним выпить отхаркивающие средства.
Профилактика болезни
Воспалительный процесс в трахее ребенка легче предупредить, чем вылечить. Для этого нужно принимать такие профилактические меры:
- укрепление защиты организма ребенка – иммунной системы (спорт, правильное питание, процедуры для закалки);
- избегания переохлаждения;
- ограничение контактов с аллергенами;
- избегание вдыхания сигаретного дыма;
- личная гигиена;
- предупреждение вдыхания раздражителей;
- регулярное проветривание и влажная уборка помещения;
- своевременное лечение ОРЗ и ОРВИ.