SQLITE NOT INSTALLED
Когда на свет появляется раньше срока или с критически низким весом, привычный родильный зал превращается в арену борьбы за жизнь. Вокруг ребенка вдруг оказываются десятки приборов, которые пугают родителей не меньше, чем диагнозы врачей. Кювез, прикроватный монитор, аппарат ИВЛ — эти слова звучат как приговор, хотя на самом деле они означают шанс.
Проблема в том, что даже в лучших перинатальных центрах редко кому объясняют, как именно эта техника работает в связке. Родителям показывают блестящие коробки с цифрами и трубочками, но не переводят с медицинского на человеческий. А между тем понимание логики оборудования сильно снижает тревогу. Когда вы знаете, что монитор пищит не потому, что ребенку плохо, а потому, что он просто пошевелился и потерял датчик, — спать становится легче.
Эта статья — не сухой обзор характеристик. Я расскажу, как три ключевых системы реанимации новорожденных работают не по отдельности, а как единый организм. Вы увидите, почему кювез без ИВЛ часто бесполезен, а монитор прикроватный без кювеза — просто дорогой индикатор. И главное — поймете, зачем каждый из этих приборов нужен именно вашему малышу и как персонал использует их, чтобы выходить даже самого крошечного пациента.
Кювез для новорожденных: создание оптимальных условий для выхаживания
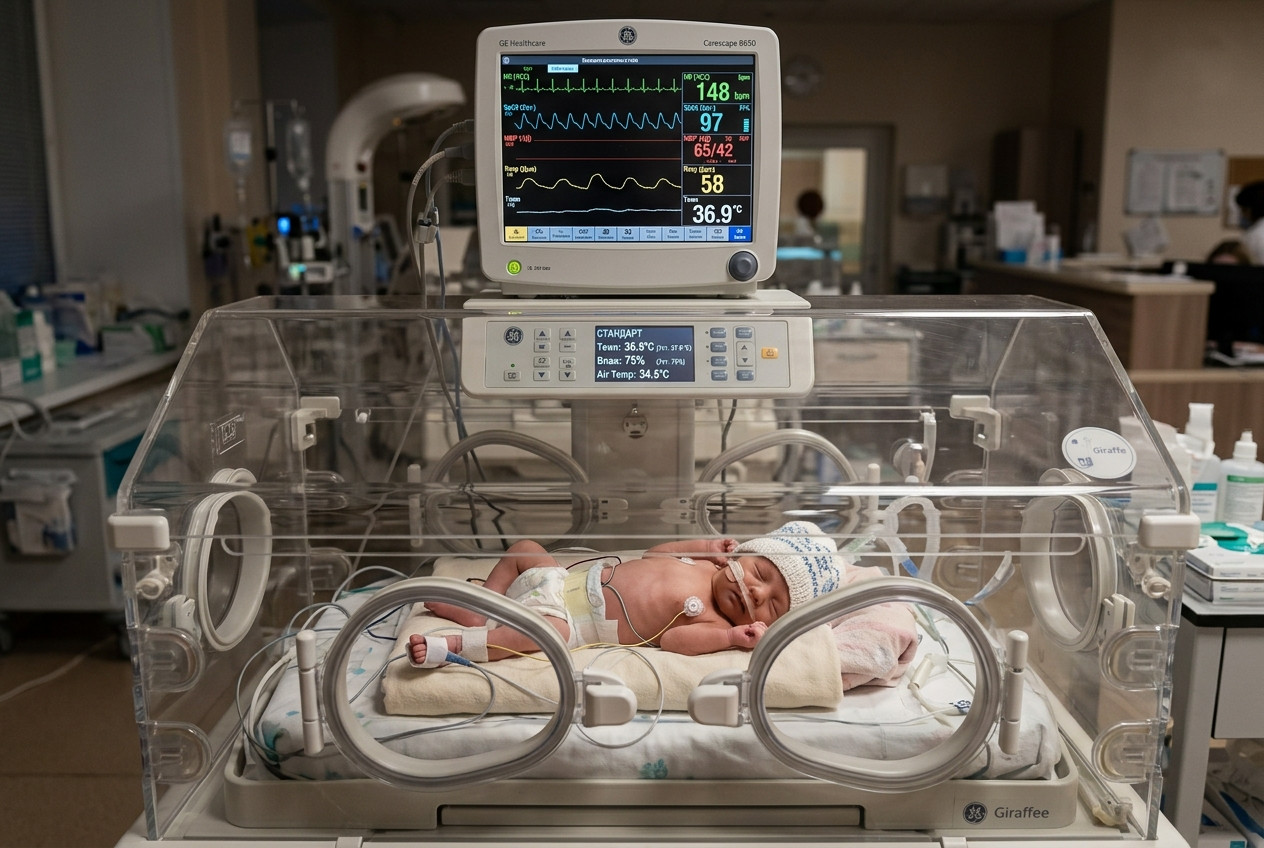
Кювез — это не просто прозрачный ящик с подогревом. По сути, это высокотехнологичный инкубатор, который на время заменяет ребенку то, что природа не дала ему закончить в утробе. Недоношенный малыш появляется на свет с незрелой кожей, неспособной удерживать тепло и влагу, с несовершенной иммунной системой и дыханием, которое то и дело «забывает» включиться. Задача кювеза — взять на себя все эти функции.
Современные реанимационные кювезы устроены гораздо сложнее, чем кажется. Они создают замкнутую, полностью контролируемую среду, где каждый параметр можно настроить с точностью до долей градуса и процентов влажности.
Что именно регулирует кювез
- Температура воздуха и кожи ребенка. Система работает в двух режимах: по заданной температуре воздуха или по датчику на коже малыша. Во втором случае кювез сам подстраивает нагрев, чтобы тельце оставалось стабильно теплым (обычно 36,5–37°C). Это называется сервоконтролем.
- Влажность. У недоношенного кожа не образует защитного барьера — вода испаряется в 5–10 раз быстрее, чем у доношенного. Кювез может создавать влажность до 95%, что спасает ребенка от пересыхания слизистых, потери веса и критического падения температуры.
- Очистка и циркуляция воздуха. Воздух проходит через HEPA-фильтры, удаляя бактерии и вирусы. При этом поток организован так, чтобы не дуть прямо на ребенка — иначе даже теплый ветерок высушит кожу и вызовет потерю тепла.
Открытый vs закрытый кювез: разница есть
В отделениях реанимации используют два типа инкубаторов, и выбор зависит от состояния малыша.
Тип кювеза Когда применяют Особенности Открытый реанимационный стол Первые минуты и часы жизни, при крайней нестабильности, во время интенсивных процедур Источник лучистого тепла сверху. Врачи имеют свободный доступ к ребенку, но влажность почти не регулируется. Закрытый инкубатор (классический кювез) После стабилизации, для длительного выхаживания (от нескольких дней до месяцев) Полный контроль температуры, влажности и защиты от инфекций. Есть порты для трубок и проводов, чтобы не нарушать герметичность.
Но главное, о чем редко говорят в инструкциях: современный кювез — это еще и транспортная система. Он легко отцепляется от стойки и перевозит ребенка внутри отделения или между корпусами, не прерывая ни на секунду обогрев и контроль параметров. В особо тяжелых случаях используют транспортные инкубаторы с собственными аккумуляторами и креплениями для ИВЛ аппарат — чтобы везти малыша в реанимобиле из роддома в профильный центр.
Прикроватный монитор в неонатальной реанимации: что отслеживает в реальном времени
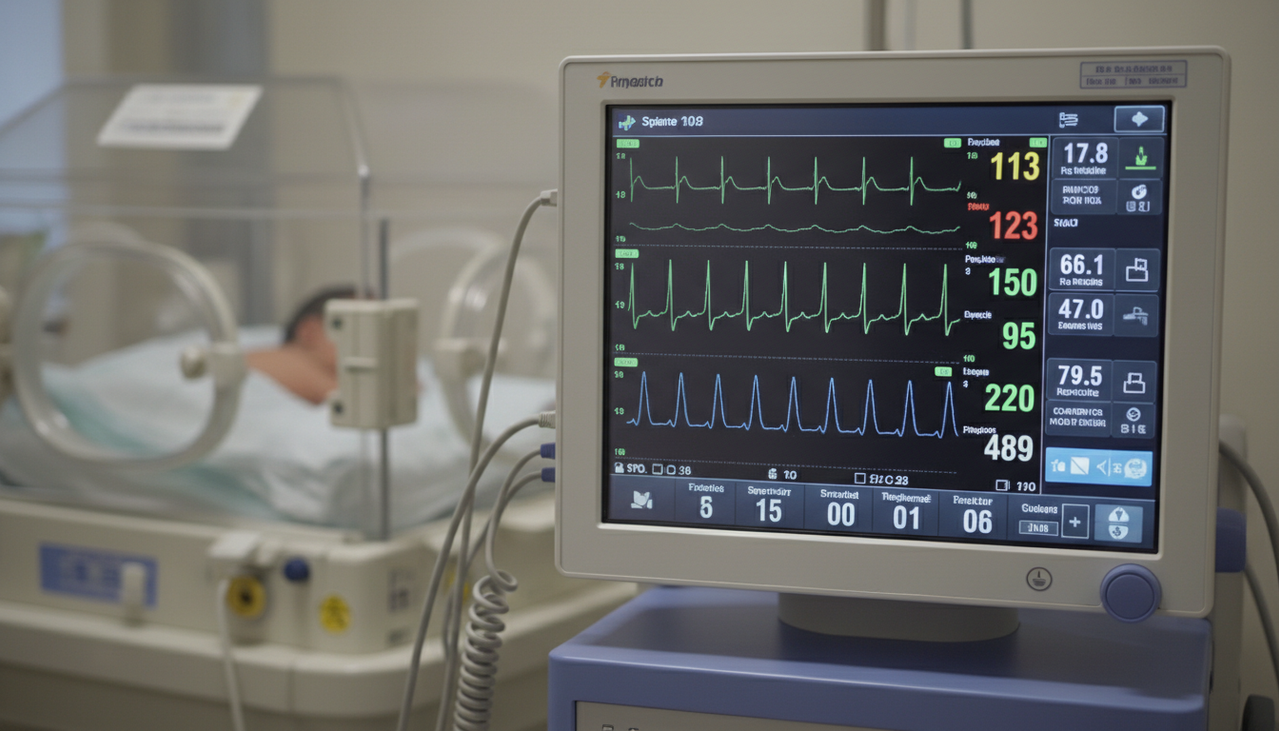
Если кювез создает среду, то монитор — это глаза и уши врача, которые никогда не моргают и не уходят на перекур. Он висит над кроваткой или рядом с инкубатором и без устали показывает циферки, графики и кривые. Для непосвященного это просто мельтешение разноцветных линий. Для реаниматолога — откровенный разговор о том, как ребенок справляется прямо сейчас, секунду назад и что вероятно случится через минуту.
Неонатальный монитор отличается от взрослого кардинально. У новорожденного, особенно недоношенного, сердце бьется иначе, сатурация (уровень кислорода в крови) может скакать от нормальной до критической за пять секунд, а дыхание вообще бывает нерегулярным. Детский монитор знает об этих особенностях и не паникует там, где паника не нужна.
Что именно видит врач на экране
Стандартный набор неонатального монитора включает четыре основных канала, плюс несколько опциональных.
Частота сердечных сокращений (ЧСС)
Самый важный параметр. У здорового новорожденного — 120–160 ударов в минуту, у недоношенного — иногда до 170–180, и это норма. Монитор показывает не только число, но и ритм. Резкое падение (брадикардия) до 80 и ниже — сигнал тревоги. Частая причина: ребенок просто задержал дыхание во сне или у него отошел датчик с груди. Хороший монитор отличает реальную брадикардию от артефакта движения, но окончательное решение всегда за врачом.
Сатурация (SpO₂)
Процент гемоглобина, который связан с кислородом. Норма для новорожденных — 92–97%. Верхняя граница важнее, чем кажется: у недоношенных слишком высокий кислород (выше 98%) вызывает повреждение сетчатки глаза — ретинопатию. Поэтому датчик пульсоксиметрии на ручке или ножке ребенка работает постоянно, и монитор противным писком предупредит, если цифры вышли за пределы заданного коридора.
Частота дыхания
Новорожденный дышит часто — 40–60 вдохов в минуту, а иногда и чаще. Монитор считает грудные движения. Проблема в том, что когда ребенок двигается или плачет, датчик сбивается. Поэтому врачи доверяют не столько абсолютной цифре, сколько динамике и форме дыхательной кривой. Остановка дыхания (апноэ) дольше 20 секунд — автоматическая тревога, и в реанимации к этому относятся мгновенно.
Артериальное давление (АД)
У самых маленьких пациентов давление меряют не привычной манжетой — она слишком грубая. Используют инвазивный метод: тончайший катетер в пупочной артерии (так называемая пупочная линия). Монитор показывает два числа: систолическое и диастолическое, а главное — среднее давление. Оно отражает, хватает ли крови для питания мозга и почек. Колебания в 2–3 мм рт.ст. для такого ребенка — это уже событие.
Дополнительные каналы, которые спасают жизнь
В сложных случаях монитор подключают к дополнительным датчикам:
- Транскутанное измерение CO₂ — специальный датчик на коже показывает, как ребенок выводит углекислый газ. Это критически важно при ИВЛ, чтобы не допустить ни задержки CO₂ (опасно для мозга), ни слишком частого дыхания (ведет к защелачиванию крови).
- Температура тела — датчик крепится к коже и передает данные в блок управления кювеза. Монитор просто дублирует эту информацию.
- Энцефалограмма (аЭЭГ) — в продвинутых мониторах есть возможность смотреть электрическую активность мозга, чтобы вовремя заметить судороги, которые внешне могут быть незаметны.
Самая частая проблема, с которой сталкиваются медсестры — ложные тревоги. Ребенок чихнул — датчик сатурации на мгновение съехал — монитор заверещал «критическая десатурация». Родители при этом звуке седеют на глазах, а персонал уже привык сначала смотреть на ребенка, а потом на экран. Но пусть лучше будет сто ложных тревог, чем одна пропущенная настоящая.
Аппарат ИВЛ для новорожденных: принципы работы и основные режимы

Аппарат искусственной вентиляции легких — самый страшный для родителей и самый привычный для реаниматологов прибор в отделении. Для обычного человека трубка в трахее крошечного ребенка выглядит как пытка. Для врача — это единственный способ дать легким созреть, пока малыш сам не научится дышать стабильно.
Детский ИВЛ аппарат — это не уменьшенная копия взрослого. У новорожденного объем легких — всего 30–50 миллилитров (это примерно две столовые ложки). Каждый лишний миллилитр воздуха может разорвать альвеолы. Каждая задержка выдоха — привести к хроническому заболеванию легких. Поэтому неонатальные респираторы работают с микроскопическими дозами и невероятно быстрой обратной связью.
Как аппарат «понимает», что пора вдохнуть
Современные ИВЛ для новорожденных работают в нескольких базовых логиках, и выбор режима — это всегда компромисс между контролем и комфортом.
thРежим ИВЛ thКак работает thКогда применяют Принудительная вентиляция (IMV / CMV) Аппарат сам решает, когда и как глубоко вдохнуть. Ребенок не участвует в управлении. Первые часы жизни при глубокой недоношенности, при отсутствии спонтанного дыхания. Вспомогательная вентиляция (SIMV) Аппарат задает минимальную частоту вдохов. Если ребенок пробует сам вдохнуть — респиратор «ловит» эту попытку и подает воздух, поддерживая пациента. Период выхода из наркоза, когда у ребенка появляется слабое спонтанное дыхание, но оно нестабильно. Принудительная вентиляция по давлению (PCV) Аппарат подает воздух до тех пор, пока давление в легких не достигнет заданной цифры. Объем вдоха при этом может плавать. Синдром утечки воздуха (пневмоторакс), нестабильные легкие, риск баротравмы. Поддержка дыхания (PSV / NIPPV) Ребенок дышит сам, но при каждом вдохе аппарат создает небольшое дополнительное давление, чтобы легче было расправить легкие. Этап отлучения от ИВЛ (экстубации), когда ребенок почти готов дышать самостоятельно.
Две главные технологии неонатальной ИВЛ
Помимо базовых режимов, в детской реанимации используют два специальных подхода, о которых стоит знать отдельно.
CPAP — неинвазивная поддержка без трубки в трахее
Это не совсем «вентиляция» в классическом смысле. CPAP просто создает постоянное положительное давление в дыхательных путях через маску или носовые канюли. Легкие ребенка не спадаются полностью после выдоха, и ему легче сделать следующий вдох. Этот метод используют у детей с нестабильным дыханием, но которым еще рано подключать полноценный аппарат ИВЛ. Многие недоношенные проводят на CPAP неделями, и это считается щадящим режимом.
Высокочастотная осцилляторная вентиляция (ВЧ ИВЛ)
Это совершенно иной принцип. Вместо привычного «вдох-выдох» аппарат создает колебания воздуха с частотой 600–900 раз в минуту. Микроскопические объемы воздуха (меньше мертвого пространства трахеи) как бы «вибрируют» в легких, постоянно держа альвеолы открытыми. ВЧ ИВЛ — это экстренный метод для самых тяжелых ситуаций: при синдроме утечки воздуха, при массивном отеке легких, когда обычная вентиляция просто разрывает ткань. Освоить этот режим сложно, но иногда он остается единственным шансом.
Почему современные аппараты ИВЛ для новорожденных стараются как можно реже применять
Парадокс неонатальной реанимации: ИВЛ спасает жизнь, но каждые лишние сутки на аппарате повышают риск бронхолегочной дисплазии — хронического заболевания, при котором легкие остаются недоразвитыми на годы. Поэтому врачи всегда балансируют между страхом задушить ребенка (не дать кислород) и страхом покалечить (передозировать поддержкой).
Современные протоколы предписывают как можно раньше переходить на неинвазивные методы (CPAP, NIPPV), использовать минимально возможное давление и максимально терпимо относиться к небольшим колебаниям сатурации. Лучше у ребенка будет 88% кислорода, но он будет дышать сам, чем 97% на жесткой принудительной вентиляции.
Как работает комплекс кювез + монитор + ИВЛ в отделении интенсивной терапии
По отдельности каждый прибор уже что-то умеет. Но настоящая магия начинается, когда они объединяются в систему. Кювез, монитор и аппарат ИВЛ не просто стоят рядом — они обмениваются данными, подстраиваются друг под друга и создают среду, в которой даже самый крошечный пациент получает шанс вырасти и окрепнуть.
В хорошем отделении реанимации эти три устройства связаны в единую сеть. Монитор видит параметры ИВЛ и кювеза. Центральная станция у поста медсестры собирает данные со всех коек одновременно. А когда что-то идет не так — система сама подсказывает врачу, в чем может быть причина, а не просто орет сиреной.
Типичный день маленького пациента: как всё работает в связке
Чтобы было понятнее, давайте пройдем один день из жизни недоношенного ребенка в реанимации и посмотрим, как три системы взаимодействуют в реальности.
Утро: плановый уход и кормление через зонд
Медсестра открывает окошки кювеза. В этот момент:
- Кювез запускает режим «быстрого восстановления» — усиливает нагрев и увлажнение, чтобы компенсировать потерю тепла за те 2–3 минуты, пока окна открыты.
- Монитор продолжает показывать сатурацию и ЧСС. Если ребенок забеспокоился от прикосновений, цифры могут временно упасть — это нормально, монитор запищит, но опытная сестра просто посмотрит на малыша и успокоится.
- ИВЛ продолжает подавать дыхательные толчки, даже когда ребенка переворачивают. Хороший аппарат компенсирует изменение положения тела и не срывает триггер от кашля или движения.
Середина дня: забор анализов из пупочного катетера
Через специальный порт в кювезе медсестра тянется к ножке ребенка.
- Монитор на секунду теряет пульсовую волну — датчик сатурации соскочил. Звучит короткий сигнал «потеря сигнала». Сестра поправляет датчик — всё возвращается в норму.
- ИВЛ продолжает работать без изменений. Но если бы ребенок был на вспомогательном режиме (SIMV) и попытался бы закашлять — аппарат бы пропустил этот «ложный» вдох и не подал воздух, чтобы не раздуть желудок.
- Кювез фиксирует кратковременное падение температуры на 0,2 градуса — датчик кожи был смещен. Система просто ждет восстановления.
Вечер: внезапное апноэ (остановка дыхания)
Ребенок находится на CPAP (неинвазивная поддержка), дышит почти сам. И вдруг — пауза.
- Монитор через 15 секунд отсутствия дыхания запускает звуковую и световую тревогу. На экране мигает «Апноэ». ЧСС начинает снижаться — с 160 до 120, до 100…
- ИВЛ (аппарат CPAP) автоматически повышает давление поддержки, пытаясь «расшевелить» дыхательный центр ребенка. Если через 10 секунд дыхание не появляется — аппарат переходит в резервный режим принудительных вдохов.
- Кювез в этой ситуации пассивен, но его задача — не мешать. Внутри достаточно пространства, чтобы подбежавший врач мог быстро открыть окно, отключить CPAP и начать ручную вентиляцию мешком Амбу, если автоматика не справилась.
В 90% случаев после повышения давления ребенок «вспоминает», что надо дышать, и всё приходит в норму. Монитор перестает орать, ИВЛ возвращается к обычным настройкам. А родители в коридоре пережили еще один инфаркт, даже не зная, что внутри палаты что-то случилось.
Скрытые сложности, о которых не пишут в брошюрах
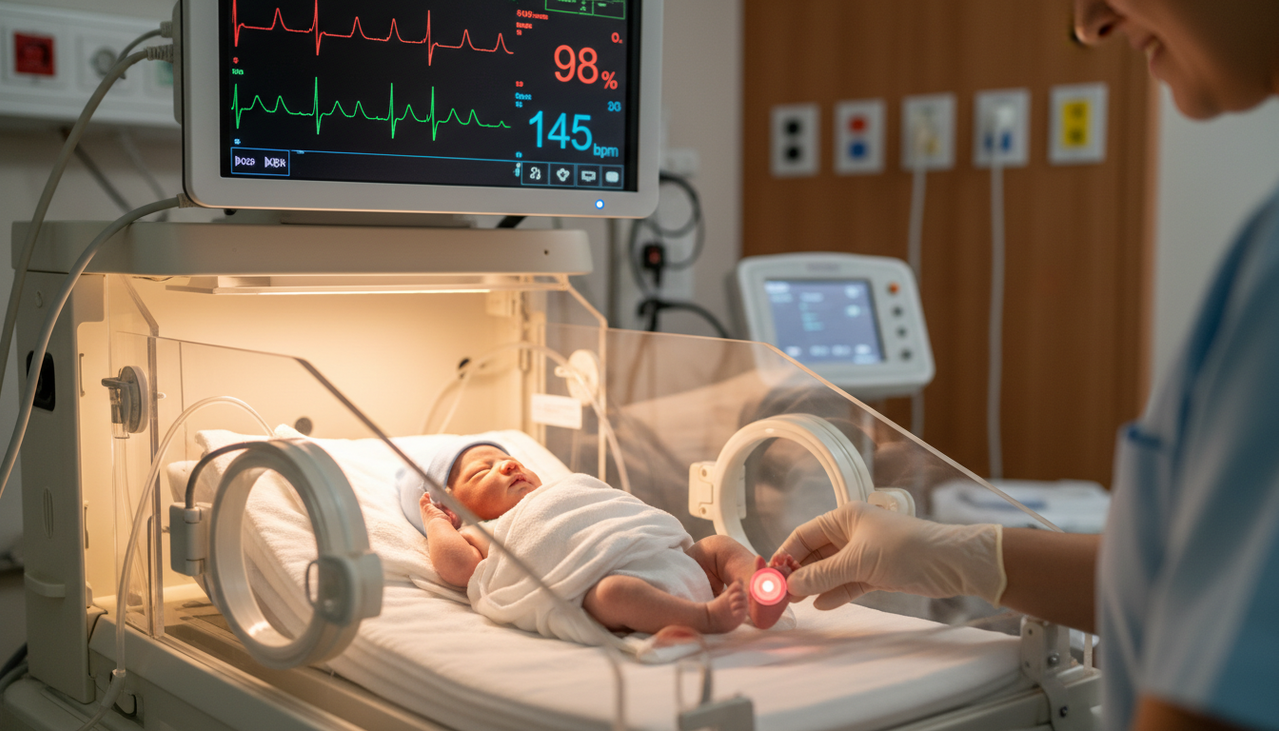
Техника — это техника, и даже в самом дорогом оборудовании есть подводные камни, которые персонал знает наизусть.
thПроблема thКак проявляется thРешение Вибрация от ИВЛ мешает датчикам монитора На экране монитора появляется «шум» — кривые ЭКГ становятся волнистыми, будто ребенок трясется. При этом на самом деле он лежит спокойно. Перенастройка фильтров артефактов в мониторе. Некоторые модели требуют физического удаления респиратора от кювеза на 10–15 см. Конденсат в дыхательных трубках ИВЛ Вода скапливается в шлангах, создавая дополнительное сопротивление выдоху. Монитор показывает «замедленный выдох» и странную форму капнограммы. Регулярный слив конденсата (каждые 1–2 часа) и использование активных увлажнителей с подогревом шлангов. Перекрестные ложные тревоги ИВЛ делает вдох — датчик сатурации на руке регистрирует движение — монитор думает, что пульс пропал — орет «потеря сигнала». Через секунду всё нормально, но нервы уже вымотаны. Обучение персонала: сначала посмотреть на ребенка, потом на экран. И настройка временных задержек тревог (5–10 секунд) на второстепенные параметры.
Центральная станция мониторинга: почему медсестра видит всё сразу
В современной реанимации все прикроватные мониторы передают данные на центральную станцию — большой экран на посту медсестры. Там одновременно видны цифры сатурации, ЧСС и давления для всех детей в отделении. Если у одного из пациентов показатели ушли за границы, на станции загорается карточка этого ребенка и звучит сигнал, более тихий, чем у кровати, но достаточно громкий, чтобы его услышали.
Такая связка позволяет медсестре не бегать каждую минуту проверять каждый монитор. Она видит, что у кроватки №3 сатурация упала до 85%, но уже через 10 секунд вернулась на 92% — и понимает, что это было просто движение. А если падение затянулось — она уже на полпути к пациенту, ещё до того, как сработал громкий сигнал у кровати.
Преимущества синхронизированной работы оборудования для спасения недоношенных детей
Когда три системы работают как единый организм, а не как три независимых прибора — это не просто удобство для персонала. Это буквально разница между жизнью, смертью и тяжелой инвалидностью. Синхронизация кювеза, монитора и ИВЛ дает четыре критических преимущества, которые напрямую влияют на исход выхаживания.
Преимущество первое: снижение количества ложных тревог
Кажется, что много сигналов — это хорошо, безопасно. На практике же медперсонал в отделении, где мониторы орут по любому поводу, просто перестает на них реагировать. Это называется «синдром привыкания к тревогам», и он реально убивает пациентов.
Когда монитор знает, что ребенок находится на ИВЛ, он может отличить реальное апноэ от запланированного вдоха аппарата. Когда он видит, что температура кожи упала потому, что сестра открыла окна кювеза — он не вопит «критическая гипотермия». Умная синхронизация фильтрует до 70% ложных срабатываний, оставляя тревоги только для действительно опасных ситуаций. В результате медсестра реагирует на каждый сигнал как на реальную угрозу, потому что ложные просто не доходят до звука.
Преимущество второе: защита мозга от повреждений
У недоношенного ребенка стенки сосудов головного мозга такие хрупкие, что даже небольшое колебание давления крови может вызвать кровоизлияние. А давление в сосудах напрямую зависит от того, как работают три системы.
Если ИВЛ делает слишком агрессивный вдох — внутригрудное давление резко растет — кровь отливает от мозга — монитор видит падение церебральной оксигенации (специальный датчик на голове) — и тут же дает команду ИВЛ снизить давление следующего вдоха. Это происходит за доли секунды, быстрее, чем любой врач успел бы крутить ручки. Без такой синхронизации каждое изменение настроек ИВЛ — это лотерея, повезет или не повезет с мозгом.
Преимущество третье: экономия тепла и энергии ребенка
Недоношенный ребенок тратит огромное количество калорий просто на то, чтобы согреться. Каждый раз, когда открывают кювез, малыш теряет тепло и вынужден метаболически «гореть», чтобы восстановить температуру. При этом каждая потеря тепла — это потеря веса, а каждый грамм на счету.
Синхронизированная система работает так: медсестра нажимает кнопку «открыть окна» на кювезе. Кювез автоматически поднимает температуру воздуха на 1–2 градуса вверх и включает режим максимального увлажнения. Монитор начинает чаще опрашивать датчик температуры кожи. ИВЛ поднимает температуру дыхательной смеси на 1 градус. Когда окна закрываются — все системы плавно возвращаются к обычным настройкам. Без этой синхронизации ребенок за 3 минуты открытых окон теряет столько тепла, сколько потом восстанавливает час работы внутреннего обогрева — и всё это за счет своих скудных ресурсов.
Преимущество четвертое: единый протокол действий на случай кризиса
Самое страшное в реанимации — не сам кризис, а неразбериха во время него. Когда монитор орет, ИВЛ свистит, а в кювез надо лезть сразу троим врачам — легко запутаться и сделать хуже.
Синхронизированное оборудование работает по единому сценарию. При резком падении сатурации:
- Монитор определяет уровень критичности. При сатурации 80–85% — желтый код: тихий сигнал на пост, подсветка экрана желтым. При сатурации ниже 80% — красный код: громкая сирена, центральная станция показывает карточку пациента красным, автоматически вызывается дежурный реаниматолог.
- ИВЛ при красном коде переходит в резервный режим: повышает частоту вдохов на 20%, увеличивает давление на 30% и начинает подавать 100% кислород вместо 30–40%. Это автоматическая «паническая кнопка», которая работает, даже если врачи замешкались.
- Кювез при красном коде открывает максимальный доступ к ребенку: поднимает верхний колпак, откидывает боковые стенки (если конструкция позволяет), чтобы врачам не пришлось терять время на открывание замков.
Такая автоматизация сокращает время реакции с 30–40 секунд (пока персонал оценит ситуацию, добежит, откроет кювез, проверит настройки ИВЛ) до 5–7 секунд. Для ребенка, который без кислорода может получить повреждение мозга уже через 60 секунд, эти 25 секунд — целая вечность.
Что это дает на практике: цифры и факты
В клиниках, где внедрена полноценная синхронизация кювез-монитор-ИВЛ, статистика выглядит значительно лучше, чем в отделениях со старой техникой, работающей по отдельности.
thПоказатель thБез синхронизации thС синхронизацией Частота внутрижелудочковых кровоизлияний (тяжелые степени) 18–25% 9–12% Средняя продолжительность пребывания на ИВЛ (дни) 28–35 дней 18–24 дня Частота бронхолегочной дисплазии 30–40% 18–25% Количество ложных тревог за смену (на одну койку) 50–80 15–25
Данные приведены для детей с массой тела при рождении менее 1500 грамм. Цифры усредненные по российским и зарубежным перинатальным центрам.
Суть проста: синхронизация не делает чудес — она просто убирает лишние ошибки, лишние стрессы и лишние секунды промедления. А для ребенка весом 800 грамм каждая сэкономленная секунда и каждый сохраненный миллилитр крови — это шаг к жизни без инвалидности.